1.投稿者名(ふりがな):
岡村 知直(おかむら ともなお)/江本 賢(えもと けん)
2.指導医名(ふりがな):
プログラム責任者:総合診療科部長 井村 洋(いむら ひろし) プログラム顧問:総合診療科部長 井村 洋(いむら ひろし)
消化器内科部長:赤星和也(あかほしかずや)
3.後期研修プログラム名、もしくは診療科名:
①総合診療科 病院総合医コース
②総合診療科・消化器内視鏡コース
4.主たる病院の住所:
5.研修プログラムの目標としている医師像:
<総合診療科 病院総合医コース> ・中~大規模の総合病院で活躍できるホスピタリスト(病院総合医)として幅広い
知識と技術を習得する。(下図参照) ・初期研修医への指導を通して、指導医として必要な指導力を習得する。
・チーム医療の中核を担うためのリーダーシップやコミュニケーション能力を習得する。
・病院のシステムの管理や運営に貢献し、改善していくための能力を習得する。
<総合診療科 病院総合医コース> ・中~大規模の総合病院で活躍できるホスピタリスト(病院総合医)として幅広い
知識と技術を習得する。(下図参照) ・初期研修医への指導を通して、指導医として必要な指導力を習得する。
・チーム医療の中核を担うためのリーダーシップやコミュニケーション能力を習得する。
・病院のシステムの管理や運営に貢献し、改善していくための能力を習得する。
<総合診療科・消化器内視鏡コース>
[1] 内視鏡のできる消化器系に強いホスピタリスト(病院総合医)
[2] 内科・救急医療全般に親和性の高い消化器内科医
[2] 内科・救急医療全般に親和性の高い消化器内科医
6.スタッフ&レジデント人数[うち、女性医師数]
(可能な範囲で)研修終了後の主な進路:
(可能な範囲で)研修終了後の主な進路:
総合診療科スタッフ数:16名(うち女性医師2名)
後期研修医:19名(女性医師5名)
後期研修医:19名(女性医師5名)
東京ベイ浦安市川医療センター 総合内科 1名・ 名古屋医療センター 総合内科 1名
藤田保健衛生大学 救急総合内科 1名
7.当直:
月平均4~5回
(当直は日勤、準夜、深夜の3交代制、各勤務を1回とカウント)
8.当直明けの帰宅の可否:可 or 否
(当直は日勤、準夜、深夜の3交代制、各勤務を1回とカウント)
8.当直明けの帰宅の可否:可 or 否
可
9.診療科独自の病床の有無:
有り 総合診療科として平均90-120床
10.具体的な研修紹介(ローテーションやその中身など):
原則3年間のコースだが、希望により1~2年間のみの参加も
考慮するため要相談]
<総合診療科 後期研修プログラム>
考慮するため要相談]
<総合診療科 後期研修プログラム>
①総合診療科(外来・病棟+希望者は集中治療)を年間6ヶ月以上×3年間
それ以外の期間は他科ローテート可能
(初年度に救急部のローテーションは必須)
(初年度に救急部のローテーションは必須)
②総合診療科・消化器内視鏡コース:
3年間で総合診療科と消化器内科をローテートする
(初年度に救急部のローテーションは必須)
3年間で総合診療科と消化器内科をローテートする
(初年度に救急部のローテーションは必須)
【外来】
主に内科初診で他科への紹介状のない方や、総合診療科への紹介患者を
担当するため、非常に多岐にわたる主訴の患者を診察する。
その後外来で通院治療を行い、必要があれば各専門科に紹介する。
2012度の初診患者は2,795人/年、再診も含めた外来受診患者は
20,670人/年であった。
外来ブロックローテーション
後期研修医は最初の1年のうち、6~8週の間だけ病棟業務から完全に離れて、
毎日外来診療に従事する外来ブロックローテーションを行う。
常に総合診療科スタッフのバックアップが付き、毎日外来症例に対する
ディスカッションやフィードバックを行い、診療の安全を確保しつつ、
診療技術の向上を目指す。
ディスカッションやフィードバックを行い、診療の安全を確保しつつ、
診療技術の向上を目指す。
外来ブロックローテーション終了後、希望があれば週1回の継続外来を持つことも
可能である。
可能である。
6週間の間で経験できる外来初診患者数は130名前後である。
【病棟】
総合診療科の入院症例は内科全般で非常に多岐にわたっている
(下記の主な担当症例参照)。
入院経路は救命センター経由が最多で、未診断の症例やMulti problemで
全身管理を必要とする症例が多い。
2012年度の総合診療科入院症例数は1,583人/年であった。
病棟担当は初期研修医・後期研修医・総合診療科スタッフの3人1チームが
基本で、年間を通して常に8~10チームで入院症例を担当している
(1チームが同時に受け持つ担当患者数は平均10人前後)。
病棟業務では初期研修医の指導を行いながら、総合診療科スタッフからの
フィードバックを受け、毎日夕方にはチームで振り返りミーティングを行う
屋根瓦方式をとっている。
週末はチーム内での引継ぎを行い、月に数回は完全な休日を取るように
している。
(下記の主な担当症例参照)。
入院経路は救命センター経由が最多で、未診断の症例やMulti problemで
全身管理を必要とする症例が多い。
2012年度の総合診療科入院症例数は1,583人/年であった。
病棟担当は初期研修医・後期研修医・総合診療科スタッフの3人1チームが
基本で、年間を通して常に8~10チームで入院症例を担当している
(1チームが同時に受け持つ担当患者数は平均10人前後)。
病棟業務では初期研修医の指導を行いながら、総合診療科スタッフからの
フィードバックを受け、毎日夕方にはチームで振り返りミーティングを行う
屋根瓦方式をとっている。
週末はチーム内での引継ぎを行い、月に数回は完全な休日を取るように
している。
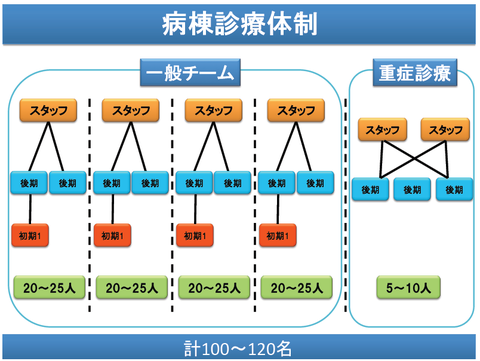

【内科系重症チーム】※希望者のみ
総合診療科所属の内科系重症チーム。重症チームへのローテートは希望者のみ、
毎年1ターム(3ヶ月間)となる。
本コースに集中治療のローテートを組み込んだ理由は、将来、集中治療医になる方を
対象とする為ではなく、今後内科医として働いてい くうえで必ず出会う病棟急変や
重症例を担当したときに、昇圧剤、鎮痛・鎮静剤、人工呼吸器、CVカテーテル・
動脈ラインの挿入や抗菌薬の選択など、自信を持って対処できるようになることが
目的である。
これらについて一定の根拠に基づき、ポイントとなる文献までを押さえた指導を行う。
数ヶ月に数例ずつ重症例を担当し、その都度勉強していくよりも、3ヶ月まとめて集中的に
重症症例を経験したほうが、身につく速度が速くなる。
スタッフ2名、後期研修医3~4名を1チームとし、夜間・休日はOn call体制により、
交代で完全な
休みを取りながら診療を行っている。
毎年1ターム(3ヶ月間)となる。
本コースに集中治療のローテートを組み込んだ理由は、将来、集中治療医になる方を
対象とする為ではなく、今後内科医として働いてい くうえで必ず出会う病棟急変や
重症例を担当したときに、昇圧剤、鎮痛・鎮静剤、人工呼吸器、CVカテーテル・
動脈ラインの挿入や抗菌薬の選択など、自信を持って対処できるようになることが
目的である。
これらについて一定の根拠に基づき、ポイントとなる文献までを押さえた指導を行う。
数ヶ月に数例ずつ重症例を担当し、その都度勉強していくよりも、3ヶ月まとめて集中的に
重症症例を経験したほうが、身につく速度が速くなる。
スタッフ2名、後期研修医3~4名を1チームとし、夜間・休日はOn call体制により、
交代で完全な
休みを取りながら診療を行っている。
主な担当症例:(3ヶ月で50症例前後)
・敗血症性ショック
・重症呼吸不全/ARDS
・重症中毒
・重度の熱中症・低体温
・DKA/HHS
・重症急性膵炎
・CPA蘇生後

【消化器内科・内視鏡センター】
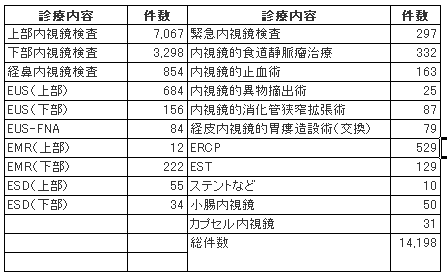
当院内視鏡センターの年間症例数は12,000件前後で、通常のスクリーニングから
経鼻内視鏡、ERCP、静脈瘤治療、上下部ESD、EUS-FNA、小腸内視鏡など
ほぼ全ての手技を充実した設備下で施行できる。
なおESDについては当院で開発された把持型はさみ鉗子(Clutch Cutter®)を用いた
ESDの臨床研究を行っている。
本コースを3年間修了した場合の一人当たりの平均経験症例数は、上部内視鏡
1,500-2,000例、下部内視鏡800-1,000例、治療内視鏡150-200例程度が目安となる。
尚本コース参加者は総合診療科ローテート中も週1回の内視鏡センター勤務を
継続する。
指導医数は4人(学会指導医3名、学会専門医1人)在籍し、全ての内視鏡検査の
レポートは、専門医によるマンツーマンの指導を受けて作成することが
義務付けられている(所見の読み方、用語の正しい使い方、写真の取り方や処置の
コツ等を症例毎に指導。)
経鼻内視鏡、ERCP、静脈瘤治療、上下部ESD、EUS-FNA、小腸内視鏡など
ほぼ全ての手技を充実した設備下で施行できる。
なおESDについては当院で開発された把持型はさみ鉗子(Clutch Cutter®)を用いた
ESDの臨床研究を行っている。
本コースを3年間修了した場合の一人当たりの平均経験症例数は、上部内視鏡
1,500-2,000例、下部内視鏡800-1,000例、治療内視鏡150-200例程度が目安となる。
尚本コース参加者は総合診療科ローテート中も週1回の内視鏡センター勤務を
継続する。
指導医数は4人(学会指導医3名、学会専門医1人)在籍し、全ての内視鏡検査の
レポートは、専門医によるマンツーマンの指導を受けて作成することが
義務付けられている(所見の読み方、用語の正しい使い方、写真の取り方や処置の
コツ等を症例毎に指導。)
初期研修修了後すぐ本コースに入り、医師3年目~5年目まで研修した場合、
目安となる到達レベルは医院開業や小~中規模の内視鏡センターで必要とされる
一通りの手技、救命センターなどで必要とされる一般的な緊急内視鏡について、
目安となる到達レベルは医院開業や小~中規模の内視鏡センターで必要とされる
一通りの手技、救命センターなどで必要とされる一般的な緊急内視鏡について、
11.勉強会やカンファレンスの開催曜日・時間とその概要:
・総合診療科病棟診療所属の場合、毎日平日8時~9時に症例カンファレンスあり ・総合診療科外来ブロックローテーションの場合、毎日17時から外来カンファレンスあり ・消化器内科 毎週水曜(夕方):若手中心の症例検討会、
毎週金曜(7:30-8:00)モーニングレクチャー
毎週金曜(7:30-8:00)モーニングレクチャー
その他、ローテーションしている科に関わらず、月1回以下の会が開催される。
・M&Mカンファレンス
・シニアカンファレンス
・EBM勉強会
・後期研修医とスタッフが運営改善を一緒に考える会 を行っている。
12.今後の目標(個人でも、プログラム全体でも):
各地で総合診療のニーズが高まっている中、これからの日本の総合診療を支える
人材を育成することを目標としています。
人材を育成することを目標としています。
また、2017年度から内科の専門医制度が変わっていき、2年の初期研修と3年の
後期研修で19の基本領域のうちの資格を1つ取ってから、サブスペシャリティとして
専門のトレーニングに進めるようになります。
専門のトレーニングに進めるようになります。
総合診療科の後期研修プログラムは、基本領域のうちの総合内科専門医の資格を
得るのに十分な臨床経験を積むことを目標としています。
将来専門医を目指す医師にとっても魅力あるプログラムにしていき、2017年度
以降の後期研修プログラムのモデルになることを目標にしています。
以降の後期研修プログラムのモデルになることを目標にしています。
13.その他(病院や土地について自慢できること等なんでも):
診療人口45万人、年間救急車台数7000~8000台と症例豊富であり、やる気のある
初期研修医やコメディカルのメンバーと一緒にスキルアップできます。
決して楽ではありませんが、3年間の後期研修を終えれば、どこへ出ても恥ずかしくない
スキルを身につけることが可能です。
決して楽ではありませんが、3年間の後期研修を終えれば、どこへ出ても恥ずかしくない
スキルを身につけることが可能です。
14.見学・研修希望者のための連絡先メールアドレス:
飯塚病院・研修医教育室:education-info@aih-net.com
15.病院や研修プログラムのWebサイト (ホームページ・ブログ・Facebookページ・Twitter等)
①総合診療科・後期研修コース
②総合診療科・消化器内視鏡コース


0 件のコメント:
コメントを投稿